Buen 2015 amigos y amigas, estas publicaciones son de carácter y orientación generales, la tearpia de biomagnetismo es una terapia complementaria que puede ser aplicada en cualquier padecimiento sin retirar el tratamiento de base; los puntos propuestos son específicos, la recomendación es que se siga el protocolo correspondiente de rastreo para lograr en cada caso un tratamiento lo más completo posible.
Les comparto un trabajo que llevé a cabo en la Universidad, escogí las partes importantes que ofreciera una perspectiva al padecimiento de Parkinson visto desde la neuropsicología:
La demencia es un deterioro adquirido, crónico y generalizado de las funciones cognitivas
previamente adquiridas (Portellano, 2005). La Organización Panamericana para la Salud (OPS)
(1995) define a la demencia como un síndrome debido a una enfermedad del cerebro,
generalmente de naturaleza crónica y en la que hay déficit de múltiples funciones corticales
superiores, además de producir y hacer notorio un deterioro intelectual que repercute en la vida
cotidiana del enfermo, desde acciones como vestirse hasta funciones excretoras. También la OPS
(1995) refiere que este deterioro de la actividad cotidiana depende mucho de factores
socioculturales, es por ello recomendable que se desarrollen o adapten programas de
estimulación cognoscitiva y rehabilitación adecuándolos para cada país como lo señala la
Organización Mundial de la Salud (OMS, 2013), en este caso para México.
En 2013 la OMS reporta que la demencia es una enfermedad incapacitante para los que la
padecen y devastadora para los cuidadores y familiares. De este reporte resaltan los siguientes
datos: se estima que 36.5 millones de personas en el mundo viven con demencia, que en el año
2030 esta cifra se habrá duplicado y para el 2050 se habrá más que triplicado; según los
pronósticos de la OMS (2013) esto es hablar de un aproximado de 115.4 millones de personas
con demencia en menos de tres décadas, es como imaginar a toda la población actual de México
enferma con demencia. México está considerado dentro de los Países con ingresos bajos a
medianos (OMS, 2013) en los que en conjunto actualmente viven el 58% de las personas con
demencia y se estima que en 2050 el porcentaje alcance el 71%, estos datos convierten a la
demencia en una prioridad de salud pública.
Las enfermedades neurodegenerativas pueden clasificarse en Parkinson, esclerosis
múltiple y enfermedad de Huntington (Graham, 2008); Arango, Fernández y Ardila (2003)
proponen la siguiente clasificación por tipo: Alzheimer, demencia vascular, demencia con cuerpos de Lewy, demencia frontotemporal, demencia postraumática, demencia por priones,
demencia asociada con condiciones tóxicas y metabólicas, y como demencias subcorticales: la
enfermedad de Parkinson, corea de Huntington, parálisis supranuclear progresiva y la enfermedad
de Wilson.
La SSA (2010) menciona que “La enfermedad de Parkinson (EP) es una de las
enfermedades neurodegenerativas más comunes de inicio en el adulto, siendo la segunda causa
más frecuente de enfermedad degenerativa después de la demencia de Alzheimer” (p. 10) y que
en México en el Instituto Nacional de Neurología y Neurocirugía es la cuarta causa de
consulta.
La Secretaría de Salud (2002) define la enfermedad de Parkinson como “un trastorno
neurológico progresivo, causado por degeneración de las neuronas dopaminérgicas de la
sustancia negra del mesencéfalo” (p. 7).
Las cifras estimadas de personas con padecimiento de Parkinson en México van desde los
reportes de 140,000 (Torres, 2012), 300,000 (ITESM, 2014), 500,000 (Carrillo, 2013) hasta los
2,500,000 (Hernández, 2010), como lo reportan Cervantes-Arriaga et al. (2013) no se cuenta en
México con estudios epidemiológicos acerca de la prevalencia e incidencia de la EP, por lo que el
dato oficial más cercano es el obtenido de la Secretaría de Salud (2002) que estima 500,000
personas con enfermedad de Parkinson, con proyecciones de aumento en las siguientes décadas.
Después de revisar las cifras estimadas es conveniente enumerar algunas de las
características clínicas que corresponden a esta enfermedad, para la SSA (2010) el Parkinson:
se manifiesta clínicamente por síntomas motores clásicos que son bradicinesia, el
temblor, rigidez e inestabilidad postural. Se pueden observar otros síntomas como la
micrografía y dificultad para realizar tareas finas. Estos síntomas inician de forma
asimétrica y gradualmente se va afectando el lado contrario.
El síntoma inicial más frecuente es el temblor de reposo con una frecuencia de 4 a 6 ciclos/segundo y aunque
es el síntoma más visible no es el más discapacitante. (p.10)
Weiner, Shulman, & Lang (2002) distinguen como síntomas característicos de la EP el
temblor involuntario, la rigidez muscular y la pérdida de la capacidad para hacer movimientos
espontáneos, rápidos y subrayan la importancia de distinguir entre la EP y el Parkinsonismo en
donde hay lesión en ganglios basales provocando temblores, hipocinesia, bradicinesia e
inestabilidad postural, el parkinsonismo hace referencia a trastornos similares a la enfermedad de
Parkinson pero excluyendo a esta patología (Portellano, 2005) de tal manera que es muy
importante el diagnóstico adecuado.
“El diagnóstico clínico de la enfermedad de Parkinson debe realizare por un especialista
en movimientos anormales o un neurólogo con experiencia en la misma” (p. 12) (SSA, 2010), en
el aspecto psicológico se tiene reportado que “la depresión se considera como el problema
psicológico más común en los pacientes con EP con una prevalencia estimada en 43% donde la
mitad de ellos son trastorno depresivo mayor y el resto distimias” (p. 19 ) (SSA 2010).
En la participación de la neuropsicología se encuentran entre algunas de sus funciones el
determinar qué aspectos cognoscitivos se hayan alterados y cuales preservados ya que para
Marañón, Amayra, Uterga y Gómez-Esteban (2011) el deterioro cognitivo en la EP es
considerado uno de los factores que más disminuye la calidad de vida del paciente, su
supervisión y cuidado, además de provocar un aumento de estrés en el cuidador.
Para Barranco et al. (2009) La EP se divide en: - Estadio 1 (leve): síntomas
característicos, cambio en la postura, aparece el temblor en reposo, su inicio comienza por la
zona distal de un lado del cuerpo. - Estadio 2 (moderado): hipocinesia con movimientos mucho
más lentos, parpadeos, gestos expresivos con manos, se ven disminuidos los movimientos de ajuste postural. - Estadio 3 (moderado severo): movimientos más lentos en general y
disminución de la actividad motora, dificultad o demora para iniciar los movimientos. - Estadio
4 (severo): hay significativa incapacidad o invalidismo. - Estadio 5 (invalidismo total): si logra
sobrevivir lo suficiente llega a alcanzar el estadio de completo invalidismo.
De manera simultánea a la parte médica, la atención en el campo de la neuropsicología
para la persona con EP y demencia en general es muy importante como lo mencionan Arango et
al. (2003) quienes distinguen que debido a las condiciones de malestar en las personas
provocadas por el medicamento es que se permite el desarrollo de tratamientos alternativos no
farmacológicos, y dentro de estos tratamientos se encuentra la rehabilitación neuropsicológica
interviniendo de manera directa en los déficit cognitivos y funcionales que la persona pueda
presentar.
Para la intervención neuropsicológica en personas con EP es importante distinguir entre
quienes tienen demencia de los que no porque parte del tratamiento se basará en esta distinción;
considerando al grupo de personas con EP sin demencia Marañón et al. (2011) reportan
resultados que les confirman la existencia de una disfunción en la velocidad de procesamiento de
la información, el funcionamiento ejecutivo, la memoria verbal y el procesamiento
visoperceptual, reportando en sus observaciones que los déficits a nivel neuropsicológico tienen
especial importancia en el deterioro funcional en la EP sin demencia, más allá de los provocados
por la sintomatología neuropsiquiátrica (Marañón et al., 2011), es este sentido Díaz et al. (2012)
también señalan las siguientes alteraciones en la EP: en el sueño, en el estado mental, en la
percepción y en la comunicación verbal; y los siguientes síntomas cognitivos: bradifrenia
(enlentecimiento generalizado del pensamiento), déficit ejecutivo aislado o en combinación con
otras alteraciones cognitivas, como déficit de memoria de trabajo o de la atención selectiva y que
la alteración de las funciones ejecutivas se señala como la disfunción cognitiva más característica en estas personas (Díaz et al., 2012) por lo tanto la atención de personas con EP sin demencia
mediante un programa para la estimulación cognoscitiva es una vía alternativa no farmacológica
además de posible, recomendable.
De tal manera que los procesos neuropsicológicos a considerar para la intervención
propuesta son: a) Bradipsiquia: lentificación de la velocidad del pensamiento y del procesamiento
de la información. b) Quejas subjetivas de pérdida de memoria: pérdida de fluidez para el
recuerdo y la evocación. Este hecho hace que la memoria a largo plazo esté más afectada que la
memoria a corto plazo. c) La memoria episódica d) Síndrome disejecutivo: reducción en la
capacidad para realizar secuencias, problemas para ordenar temporalmente un hecho
autobiográfico, y dificultad en las tareas que requieren cambios o alternancia, pérdida de
flexibilidad mental y la rigidez cognitiva, con dificultad para cambiar de estrategias y tendencia a
la perseveración de ideas y pérdida de creatividad. e) Trastornos de atención: pronta fatiga y
desmotivación emocional. f) Trastornos perceptivos dificultad para percibir distancias, identificar
la posición relativa entre varios objetos, la visión en tres dimensiones y la nitidez de las
imágenes, dificultad para atender a varios canales multisensoriales de modo simultáneo (Portellano, 2005).
Los protocolos físicos establecidos para el tratamiento de las personas con EP se tienen
que individualizar tal como lo mencionan Serra, Sánchez & Alonso (2012); al igual que en la
terapia física, en rehabilitación neuropsicológica también se elabora un programa individualizado
a cada persona con EP (Glozman, 2013). A partir del uso de distintas formas de “mediatización”,
término que se refiere a la utilización de medios externos que posibilitan una marcha reflexiva y
consciente, con este programa de intervención se pretende que mediante la estimulación
cognoscitiva se genere una respuesta en la parte motora y física en general de los participantes.
El concepto de mediatización parte de la hipótesis de Vigotsky (Akhutina, 2002) de que la
persona con enfermedad de Parkinson establece la relación entre un punto y otro en el cerebro,
actuando sobre sí mismo desde su parte periférica, planteando con ello las relaciones
extracerebrales para la formación de sistemas psicológicos; el programa propuesto para atención
a personas con Parkinson a través de la mediatización conecta con la siguiente conclusión de
Vigotsky (Akhutina, 2002): “el cerebro humano contiene aquellas condiciones y posibilidades de
combinaciones de las funciones para síntesis nuevas, las cuales de ninguna manera se deben
encontrar en la estructura de antemano” (p. 114), sobre esta teoría es que L.S. Vigotsky y A.R.
Luria elaboraron un programa de rehabilitación neuropsicológica que compensa los defectos
motores sobre la base de reconstrucción de los sistemas funcionales que garantizan la actividad
motora (Glozman, 2013), realizándose un paso de la actividad desde el nivel subcortical al
cortical a través de incluir un hábito involuntario en una actividad voluntaria.
El programa de Vigotsky y Luria constaba de dos partes: 1) etapa de entrenamiento:
enseñanza para el uso de los apoyos externos visuales y semánticos y 2) etapa de arraigo hacia
adentro: la cantidad de apoyos se reduce gradualmente hasta su desaparición total. Sobre estos
conceptos en 1999 Glozman, Bicheva y Sozinova (Glozman, 2013) desarrollaron un programa
que fue aplicado a 144 participantes en etapa inicial de EP, 79 de ellos estaban entre 45 y 83
años, y otro grupo constaba de 65 personas entre 41 y 79 años, el grupo control estaba formado
por 65 personas sin alteración somática o neurológica y fueron emparejados con las personas con
EP en edad y nivel educativo; los resultados obtenidos son: 70% de los pacientes disminuyó el
periodo de apoyo en un pie y el periodo de doble apoyo en comparación con la fase del paso,
logrando con esto el incremento de la frecuencia de los pasos de las personas; mejoraron los
indicadores de equilibrio en 63% de los participantes; se observó el efecto de la activación de los
sectores corticales cerebrales, manifestándose en la mejora de los indicadores neurodinámicos (decremento de bradifrenia y de bradimnesia, y el incremento de los indicadores de la capacidad
general para trabajar) en más de la mitad de las personas.
La dinámica de las funciones
cognitivas que tuvo lugar como resultado de la corrección de locomoción se encuentra en
relación estrecha con los resultados de la corrección motora. Al obtener esos resultados y con la
base teórica y empírica es que Glozman (2013) desarrolló el siguiente programa de
rehabilitación neuropsicológica:
1) Mediatización sensorial: - Marcadores visuales que permiten mejorar la locomoción
y la orientación en el espacio. - Metrónomo para la rehabilitación del ritmo de
locomoción. - Cuadros de cartón, regletas que permiten delimitar la altura de letras con
incremento gradual de la distancia entre ellas para la superación de micrografía y
escritura irregular. - Representación externa de cifras para mejorar el cálculo y la
solución de problemas. 2) Mediatización semántica: - Análisis lógico de operaciones
de cálculo durante la solución de problemas. – Uso de imágenes visuales para la
formación de la memoria verbal. - Actualización de la relación entre imagen y palabra
para la ampliación del vocabulario y la mejoría de memoria visual. - Uso de relaciones
lógicas para facilitar su comprensión y reproducción. 3) Mediatización emocional: -
Juegos de computación para mejorar la orientación espacial y el vocabulario. -
Organización de la situación de competencia para elevar la motivación en la actividad.
- Establecimiento de aferentación de retorno a nivel biológico. (p. 62)
Encontrando los siguientes resultados: mejoría (decremento de errores) en la calificación
total, así como en los indicadores de evaluación de praxias, lenguaje, memoria y en parámetros
neurodinámicos. Disminución de síntoma de fluctuación en la curva de memoria, aceleración de
procesos verbales (decremento de bradilalia). Disminuyó la bradifrenia, el tiempo de recuerdo de 10 palabras, disminución de bradimnesia y bradicinesia en movimientos de presión, en la prueba
gráfica y praxias dinámicas. Al desarrollar este programa una de las conclusiones de Glozman
(2013) es que la forma más efectiva de mediatización es la combinación de medios de diversas
modalidades y que al cambiar la estructura del cuadro interno de la enfermedad y que el balance
de la relación con la enfermedad propia, así como la optimización de las relaciones
interpersonales en la familia mediatizan a todo el proceso de rehabilitación.
Nota: la lista de referencias de la información anterior está ubicada al final de esta publicación.
La intención de compartirles la información anterior es que el Parkinson puede y debe ser atendido además del propio tratamiento médico mediante ejercicios de mediatización que pueden ser aplicados por un profesional (neuropsicólogo y/o afin o equivalente) pero lo más importante es que la familia de la persona con Parkinson es la que debe de capacitarse para que este ejercicio sea continuo.
También el biomagnetismo ofrece una estimulación para este padecimiento, recuerden que el rastreo en cada paciente es lo adecuado; para fines de la entrada el punto que trataremos es la zona que se afecta en el cerebro, la enfermedad de Parkinson se caracteriza por la muerte de las neuronas dopaminérgicas en la sustancia negra pars compacta y la zona de interés a impactar con imanes es los ganglios basales, enseguida les comparto una imagen para que observen la localización:
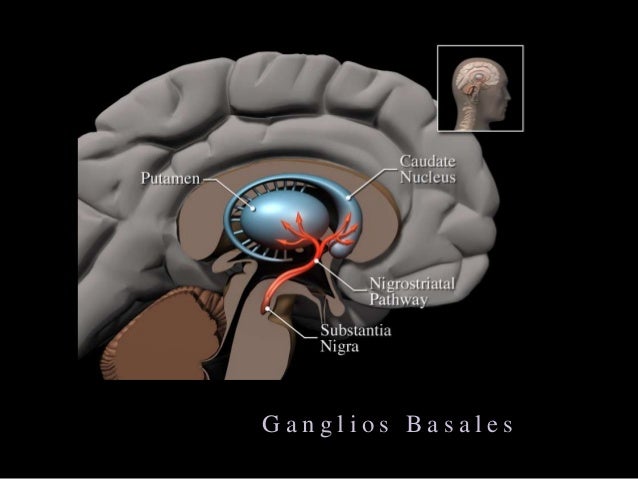
Así que los puntos biomagnéticos a tratar son ganglios de la base, como podrán apreciar es una aproximación porque para llegar a esta zona se tienen que pasar por la parte occipital, el cerebelo y demás estructuras del encéfalo hasta encontrar los ganglios de la base (si es que son colocados los imanes en parte posterior de la cabeza):
Diario sesión de 10 a 20 minutos .
Para cualquier padecimiento también es recomendable dar agua que previamente (5 segundos) haya estado en contacto con el polo negativo o cara norte de un imán (recordando que el agua es diamagnética por lo que no hay una correspondencia entre tiempo-exposición y efecto); que sea una constante el uso de este tipo de agua, como se muestra en la siguiente figura (es una duda que en lo personal estoy tratando de resolver, es probable que como con la homeopatía lo que queda son polímeros después de las diluciones y no sustancia activa, es decir lo que entra al cuerpo es información; de igual forma el agua que previamente se pasó por un campo magnético estable lo que podría dar al cuerpo es información ya que física ni químicamente hay cambio, y esto porque una vez que el campo magnético ya no influye al agua los electrones del agua dejan de estar alineados, en fin, espero en un futuro entender o investigar más sobre esto, si alguien sabe algo por favor compartan):
Con flores de Bach:
La flor por excelencia para personas con este padecimiento es --> Cherry Plum: para temblor y rigidez muscular, en la parte mental sería un miedo e intenso deseo de controlarlo todo.
10 gotas de Cherry Plum en agua 4 veces al día por tiempo indefinido.
Por tanto amigos y amigas espero que la información les sirva, en siguientes publicaciones seguiré abordando el tema de mediatización que proviene como se pudieron dar cuenta de la escuela rusa, en donde el ambiente es un medio eficaz para apoyar los tratamientos en donde esté involucrada una alteración cognoscitiva, pero es mucho más interesante porque a cualquier edad podemos mediatizar nuestra manera por ejemplo de aprender, memorizar, y ejercitar la inteligencia, ya lo trataremos más adelante, es maravilloso este concepto.
Un saludo a todos desde el país que estén leyendo el blog y si hay alguien conocido o ustedes mismos están con este padecimiento les sea de utilidad lo expuesto en esta entrada; conclusión, encuentren formas de mediatizar para que eso apoye sus funciones motoras.
Un abrazo.
HOLISTIK
Referencias:
Akhutina, T. (2002). L.S. Vigotsky y A.R. Luria: la formación de la neuropsicología. Revista Española de Neuropsicología 4, 2-3, 108-129
Arango, J.C., Fernández, G. & Ardila, A. (ed.) (2003). Las demencias: aspectos clínicos neuropsicológicos y tratamiento. México: Manual Moderno.
Barranco, B., Aranda, A., Fernández, N. & Barciela, J. (2009). Manejo Holístico Rehabilitador del paciente con Enfermedad de Parkinson. Archivo Médico de Camagüey, 13 núm. 6, 1- 12. 22/02/2015, De Redalyc Base de datos.
Carrillo, J. (11 de Abril 2013). México tiene más de 500 mil casos de Parkinson registrados. Universidad de Guadalajara. Recuperado de: http://www.udg.mx/es/noticia/mexico-tiene-mas-de-500-mil-casos-de-parkinsonregistrados
Cervantes-Arriaga, A., Rodríguez-Violante, M., López-Ruiz, M., Estrada-Bellmann I., Zuñiga
Ramírez, C., Otero-Cerdeira, E., Camacho-Ordoñez, A., González-Latapi, P., Morales
Briceño, H., Martínez-Ramírez, D. (2013). Caracterización de la enfermedad de
Parkinson en México: estudio ReMePARK. Gaceta médica de México, 149: 497-501.
Diagnóstico y tratamiento de la Enfermedad de Parkinson inicial y avanzada en el tercer nivel de
atención. (2010). México: Secretaría de Salud.
Díaz, E., Ardila, M., Ramírez, A., Hallyday, K., & Novoa, C. (2012). Alteraciones
neuropsicológicas de un paciente con enfermedad de parkinson y antecedentes de
consumo de sustancias psicoactivas. Psychologia. Avances de la disciplina, 6 Núm. 2, 59
72. 23/02/2015, De Redalyc Base de datos.
Glozman, J. (2013). Rehabilitación de las funciones psicológicas superiores en pacientes con
enfermedad de Parkinson. Revista Neuropsicología Latinoamericana, 5 Núm. 1, 58-65.
23/02/2015, De SLAN Base de datos.
González, B., García, G., Martínez, M., Tirado, S., Marcos, C. & Martín, A.. (2008). La
situación de los enfermos afectados por la enfermedad de Parkinson, sus necesidades y
sus demandas. Madrid: IMSERSO.
Graham Beaumont, J. (2008). Introduction to neuropsychology. United States of America: The
Guilford Press.
Hérnandez, J.. (11 de Abril 2010). Lamentan que México no tenga estadísticas actualizadas sobre
el mal de Parkinson. Sindicato Nacional de Trabajadores de la Secretaría de Salud,
Sección 37 || Guanajuato. Recuperado de:
https://sntsas37.wordpress.com/2010/04/11/lamentan-que-mxico-no-tenga-estadsticas
actualizadas-sobre-el-mal-de-parkinson/
Instituto Tecnológico de Estudios Superiores de Monterrey. (13 de Agosto 2014). Colaborarán
en investigación para la cura de la enfermedad del Parkinson . ITESM Recuperado de:
http://www.itesm.mx/wps/wcm/connect/snc/portal+informativo/por+tema/salud/tssimposi
oparkinson13ago14
Marañon, D., Amayra, I., Uterga, J. M. & Gómez-Esteban, J. C. (2011). Deterioro
neuropsicológico en la enfermedad de Parkinson sin demencia. Psicothema, 23, 732-737.
21/02/2015, De Redalyc Base de datos.
Organización Panamericana de la Salud. (1995). CIE 10. Clasificación estadística internacional
de enfermedades y problemas relacionados con la salud. — 10a. revisión. Washington,
D.C.: OPS.
Portellano, J. (2005). Introducción a la Neuropsicología. España: McGRAW-HILL
/INTERAMERICANA DE ESPAÑA, S. A. U.
Secretaría de Salud. (2002). Programa específico de enfermedad de Parkinson. México:
Secretaría de Salud
Serra, J., Sánchez, A., Alonso, J.. (2012). Tratamiento efectuado en pacientes de Parkinson de la
Asociación de Esclerosis Múltiple de Albacete .. Revista de Fisioterapia, 10, 36-47.
23/02/2015, De Repositorio Digital de la Universidad Católica San Antonio de Murcia
Base de datos.
Torres, V. (11 de Abril 2013). Parkinson afecta a 140,000 adultos mayores en México. Imagen
Poblana. Recuperado de: http://www.imagenpoblana.com/2012/parkinson-afecta-140000
adultos-mayores-en-mexico
Weiner, W., Shulman, L. & Lang, A. (2002). La enfermedad de Parkinson. Una guía completa
para pacientes y familiares. España: Paidós.



Excelente trabajo de investigación. Gracias por compartirlo.
ResponderEliminarexelente,agradesco pelas informações,de extrema ajuda,forte abraço
ResponderEliminarMil gracias por todos tus aportes. Me en anotaría si pudieras ayudarme con un protocolo orientativo De diverticulitis mil gracias. esp24kilates@gmail.com
ResponderEliminar